CICLO SEXUAL FEMENINO
El ciclo sexual femenino es el proceso mediante el cual se desarrollan los gametos femeninos (óvulos u ovocitos ) en el cual se producen una serie de cambios dirigidos al establecimiento de un posible embarazo. El inicio del ciclo se define como el primer día de la menstruación y el fin del ciclo es el día anterior al inicio de la siguiente menstruación. La duración media del ciclo es de 28 días, aunque puede ser más largo o más corto.
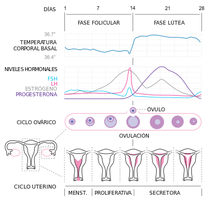
Fases del ciclo menstrual femenino
Menstruación
También llamada regla, periodo o sangrado menstrual. Comienza el primer día del ciclo menstrual. Durante esta fase se desprende el endometrio junto a una pequeña cantidad de sangre. Este sangrado suele tomarse como señal de que una mujer no está embarazada (aunque existen algunas excepciones que pueden causar sangrados durante el embarazo, algunos específicamente en el inicio del embarazo, que además pueden producir un fuerte sangrado).
Primera menstruaciónA la primera menstruación se le denomina menarquia o menarca. Así como algunas niñas ingresan en la pubertad antes que otras, lo mismo ocurre con el periodo. esto varía de niña a niña (y puede ocurrir entre 8-16 años). La menarquia no aparece hasta que todas las partes del aparato reproductor de una niña han madurado y están funcionando en conjunto. Esto indica el comienzo de la capacidad reproductiva. La menarquia es el principal marcador psicológico de la transición de la infancia a la edad adulta.
La menstruación media suele durar unos días, normalmente entre tres y cinco, aunque se considera normal las que estén entre dos y siete días. La pérdida de sangre suele ser de unos 35 ml, considerándose normal entre 10 y 80ml.Las mujeres que tienen menorragia tienen predisposición a sufrir anemia. Una enzima llamada plasmina evita que el fluido menstrual se coagule. Durante los primeros días de la menstruación son comunes los dolores en el abdomen, la espalda o la parte superior de los muslos. El dolor uterino severo se conoce como dismenorrea y es más frecuente entre las adolescentes y mujeres jóvenes (afectando al 67,2 % de las adolescentes). Cuando comienza la menstruación los síntomas del síndrome premenstrual, como irritabilidad o hinchazón y dolor de los pechos, decrecen. Existen a la venta gran variedad de productos sanitarios para que las mujeres usen durante la menstruación (compresas, tampones y copas).
Pre ovulación
También llamada fase folicular o fase proliferativa ya que durante este periodo una hormona hace que el tejido del útero crezca.Suele durar desde el primer hasta el decimotercer día del ciclo. El ovario produce estrógenos, el óvulo madura y el endometrio se engrosa.
A través de la influencia de la hormona folículo estimulante, que aumenta durante los primeros días del ciclo, se estimulan unos pocos folículos ováricos. Estos folículos, presentes desde el nacimiento se van desarrollando en un proceso llamado foliculogénesis, que se completa a si mismo por dominancia. Bajo la influencia de varias hormonas, todos los folículos excepto uno dejan de crecer, mientras que ese folículo dominante en el ovario continuará hasta su madurez. El folículo que llega a su madurez es llamado folículo terciario o folículo graafiano, y forma el óvulo.
A medida que van madurando, los folículos segregan cantidades crecientes de estradiol, un estrógeno. Los estrógenos inician la formación de una nueva capa del endométrio en el útero, el endométrio proliferativo. El estrógeno también estimula las criptas del cuello uterino para que produzca moco cervical fértil, el cual será identificado por las mujeres que comprueben sus días más fértiles.
Ovulación
En un ciclo de 28 días se presenta entre el decimocuarto y el decimoquinto día del ciclo. El óvulo finaliza su maduración y es conducido desde el ovario hasta el útero a través de la trompa de Falopio (Tuba Uterina).
Durante la fase folicular, el estradiol suprime la producción de hormona luteinizante (LH) desde la glándula pituitaria anterior. Cuando el óvulo está a punto de llegar a la madurez, los niveles de estradiol llegan a un umbral sobre el que este efecto se revierte y el estrógeno estimula la producción de una gran cantidad de hormona luteinizante. Este proceso, conocido como oleada de hormona luteizante, comienza alrededor del día 12 de un ciclo medio y puede durar 48 horas.
Aún no se entiende cómo funciona el mecanismo exacto de estas respuestas opuestas de la hormona luteinizante frente al estradiol. En los humanos, altos niveles de estradiol pueden provocar aumentos abruptos de LH, incluso cuando los niveles de GnRH y la frecuencia del pulso son constantes,sugiriendo que el estrógeno actúa directamente en la pituitaria para provocar la oleada de LH.
La emisión de LH hace que el óvulo madure y debilita la pared folicular del ovario, causando que el folículo totalmente desarrollado libere su oocito secundario. El oocito secundario madura inmediatamente hacia un ootido, u óvulo inmaduro, y más tarde hacia un óvulo maduro, con un diámetro de 0,2 mm.
Cuál de los dos ovarios ovulará cada vez, si el derecho o el izquierdo, parece ser aleatorio, y no se sabe si existe una coordinación entre ambos lados. En ocasiones, ambos ovarios liberan un óvulo, si ambos son fecundados, se dan como resultado hermanos gemelos.(gemelos di-cigóticos, también llamados mellizos).
Tras ser liberado del ovario al espacio peritoneal, el óvulo es deslizado hacia las trompas de falopio por la fimbria o franja ovárica, que es un tejido ubicado al final de cada trompa de falopio. Al cabo de aproximadamente un día, un óvulo sin fecundar se desintegrará o se disolverá en las trompas de Falopio.
La fecundación por un espermatozoide, cuando se da, suele ocurrir en la ampolla del útero, la sección más ancha de las trompas de falopio. Un óvulo fecundado comienza inmediatamente el proceso de embriogénesis o desarrollo. Este embrión en desarrollo tarda unos tres días en llegar al útero y otros tres para arraigar en el endometrio.Para entonces suele haber llegado al estadio de blastocisto.
En algunas mujeres, la ovulación provoca unos dolores característicos. El cambio súbito hormonal durante la ovulación también puede causar en ocasiones sangrado a mitad de ciclo.
Postovulación
También conocida como fase lútea o fase secretora. Suele durar del 16º hasta el 28º día del ciclo. Si no se ha producido fecundación del óvulo, este se desintegra y se expulsa por el sangrado vaginal de la siguiente menstruación, comenzando así un nuevo ciclo.
El cuerpo lúteo, el cuerpo sólido formado en el ovario después de liberar al ovulo a la trompa de falopio, juega un papel importante en esta fase. Este cuerpo continúa creciendo un tiempo tras la ovulación y produce cantidades significantes de hormonas, particularmente progesterona.La progesterona juega un rol vital haciendo al endometrio receptivo para la implantación del blastocisto y para que sirva de soporte durante el inicio del embarazo . Como efecto secundario eleva la temperatura basal de la mujer.
Tras la ovulación, las hormonas pituitarias FHS y la LH hacen que lo que queda del folículo dominante se transforme en el cuerpo lúteo, que produce progesterona. El aumento de progesterona las suprarrenales induce la producción de estrógeno. Las hormonas producidas por el cuerpo lúteo también hacen que se detenga la producción de FHS y LH que necesita para mantenerse, por lo que los niveles de estas hormonas decrece y el cuerpo lúteo se atrofia.Los niveles en caída de progesterona desencadenan la menstruación y el inicio del siguiente ciclo. Desde la ovulación hasta la bajada de progesterona que provoca la menstruación, suelen pasar dos semanas, aunque catorce días se considera normal. La fase folicular suele variar en cada mujer de ciclo a ciclo, contrastando con la fase lútea, que se mantiene igual.
Al fecundar un óvulo, no se pierde el cuerpo lúteo. El embrión resultante, produce gonadotropina coriónica humana (hCG), muy similar a la LH y a través de la cual se conserva el cuerpo lúteo. Ya que esta hormona solo se produce por el embrión, la mayoría de pruebas de embarazo buscan la presencia de esta hormona.
Duración del ciclo
Aunque mucha gente cree que el ciclo menstrual medio dura unos 28 días, un estudio a gran escala de más de 30.000 ciclos de más de 2300 mujeres reveló que el ciclo medio dura 29,1 con una desviación estándar de siete días y medio y un intervalo de predicción de entre 15 y 45 días.La variabilidad de la duración del ciclo menstrual es mayor en mujeres por debajo de los veinticinco años y menor en mujeres de 35 y 39 años. La variabilidad se vuelve a incrementar en mujeres de 40 a 44 años.Normalmente, variaciones de la duración del ciclo entre ocho y veinte días se considera una irregularidad moderada, y una variación de 21 días o más se considera muy irregular.
Durante mucho tiempo se ha creído que la duración del ciclo está asociada con la luna. En 1979 un estudio de 305 mujeres reveló que aproximadamente un tercio de los sujetos tenía ciclos mentruales lunares, por ejemplo, una duración media de cliclo de 29,5 días más o menos un día. Al menos dos tercios de los sujetos comenzaron su ciclo en la mitad brillante del ciclo lunar, a pesar de que se esperaba una distribución aleatoria. Otro estudio reveló que un número significante de menstruaciones comenzaba en luna nueva.
Período fértil
El periodo más fértil (el momento con mayor probabilidad de embarazo como resultado de un encuentro sexual) se da en algún momento entre cinco días antes y uno o dos días después de la ovulación.En un ciclo de 28 días con una fase luteal de 14, este momento corresponde a la segunda semana y el inicio de la tercera esto en menstruaciones regulares. Se ha desarrollado una gran variedad de métodos para ayudar a las mujeres a saber los días del ciclo en los que son más fértiles o infértiles. Estos sistemas se conocen como test de fertilidad.
El método que mide el índice de fertilidad basado únicamente en la duración del ciclo se llama método Ogino-Knaus.Los métodos que requieren la observación de uno o más de los tres signos de fertilidad (temperatura basal, moco cervical y posición cervical) son conocidos como métodos basados en síntomas. Los sets disponibles para análisis de orina detectan el aumento de hormona luteinizante que se da entre 24 a 36 horas antes de la ovulación, son los llamados kits predictores de ovulación.También existen los llamados monitores de fertilidad, que son aparatos computerizados que interpretan la temperatura basal, los resultados del análisis de orina o los cambios en la saliva.
La fertilidad de la mujer también es afectada por su edad.Como la reserva total de óvulos de una mujer se forma en su etapa fetal para ser ovulados décadas después, se ha sugerido que esta vida tan larga puede hacer que la cromatina de los óvulos sea más vulnerable a problemas de división, rupturas y mutaciones que la cromatina del esperma, que se produce de manera continua durante la vida reproductiva del hombre. Sin embargo, a pesar de esta hipótesis, se ha observado un envejecimiento similar ambos casos.
Última menstruación
La última menstruación se conoce como menopausia, etapa en que la mujer deja de menstruar. La menopausia se sitúa alrededor de los 51.4 años, sin embargo, la edad de la menopausia varía de mujer a mujer, es, en general, entre 45 a 55 años. Este último sangrado es precedido por el climaterio, que es la fase de transición entre la etapa reproductiva y no reproductiva de la mujer. Sin embargo, desde el último consenso de la OMS (Organización Mundial de la Salud) se recomienda abandonar el término climaterio para evitar confusiones y se sustituye por el término perimenopausia.
Desórdenes en el ciclo
La ovulación irregular se llama oligoovulación.La ausencia de ovulación se llama anovulación. Se puede tener la menstruación sin una ovulación que la preceda: un ciclo anovulatorio. En algunos ciclos, el desarrollo folicular puede empezar pero no completarse, sin embargo, los estrógenos formarán y estimularán el revestimiento uterino. El flujo anovulatorio surge de un endometrio muy grueso, provocado por tener de forma continuada unos niveles altos de estrógenos. Este flujo se llama sangrado intermenstrual de estrógeno. El sangrado anovulatorio desencadenado por un descenso brusco de los niveles de estrógeno se llama cambios.Los ciclos anovulatorios suelen ocurrir antes de la menopausia (perimenopausia) y en mujeres con síndrome de ovario poliquístico.
El flujo excesivamente escaso (menos de 10 ml) se llama hipomenorrea. Los ciclos de menos de 21 días o menos son polimenorrea. La menstruación frecuente pero irregular es conocida como metrorragia. El sangrado repentino y abundante en cantidades mayores de 80 ml es llamado menorragia. La menstruación abundante que ocurre de forma frecuente e irregular es menometrorragia. El término para los ciclos que exceden los 35 días es oligomenorrea. La amenorrea es la ausencia de menstruación de tres a seismeses (sin estar embarazada) durante los años reproductivos.
George Preti, un químico orgánico del Monell Chemical Senses Center de Filadelfia y Winnefred Cutler del departamento de psicología de la Universidad de Pensilvania, descubrieron que las mujeres con ciclos menstruales irregulares, al ser expuestas a extracto de sudor masculino, se volvían regulares. Una explicación posible podría ser que las axilas contienen feromonas, tal y como pasa con otros mamíferos.
Anticoncepción hormonal
Mientras que algunos métodos anticonceptivos no afectan al ciclo menstrual, los hormonales funcionan interrumpiéndolo. La realimentación negativa de progesterona disminuye la frecuencia de pulso de la hormona liberadora de gonadotrofina (GnRH) que libera el hipotálamo y hace que decrezca el pulso de la hormona folículo estimulante (FSH) y de la hormona luteinizante (LH) generadas por la glándula pituitaria. Los bajos niveles de FSH inhiben el desarrollo folicular, previniendo un aumento en los niveles de estradiol. La realimentación negativa de progesterona y la falta realimentación positiva de estrógeno durante la liberación de LH previenen la oleada de LH de medio ciclo. La inhibición del desarrollo folicular y la ausencia de LH previenen la ovulación.
El grado de supresión de la ovulación en los anticonceptivos de solo progestágeno depende de la actividad del progestágeno y de la dosis. Dosis bajas de anticonceptivos de progestágeno, las clásicas pastillas, los implantes subdérmicos Norplant y Jadelle y el sistema intrauterino Mirena, inhiben la ovulación en el 50% de los ciclos y su efectividad anticonceptiva recae principalmente en otros efectos, como el engrosamiento del moco cervical. Los anticonceptivos de solo progestágeno de dosis media, la pastilla Cerazette y el implante subdérmico Nexplanon, permiten algo de desarrollo folicular, pero inhiben la ovulación en el 97-99% de los ciclos. Se dan los mismos cambios en el moco cervical que con dosis bajas de progestágeno. Los de dosis altas, como os inyectables Depo Provera y Noristerat, inhiben totalmente el desarrollo folicular y la ovulación.
Los anticonceptivos hormonales combinados llevan estrógeno y progestágeno. La realimentación negativa de estrógeno en la hipófisis hace que decrezca la emisión de FSH, lo que hace este tipo de anticonceptivos más eficaces a la hora de inhibir el desarrollo folicular y la ovulación. El estrógeno también reduce la incidencia de sangrado intermenstrual. Varios anticonceptivos hormonales combinados, la píldora, NuvaRing y los parches, se suelen usar de forma que provocan sangrado. En un ciclo normal, la menstruación se da ante una caída repentina de los niveles de estrógeno y progesterona.La discontinuidad temporal del uso de estos anticonceptivos (una semana de placebo o dejar de usarlos una semana) tiene un efecto similar, haciendo que la pared uterina sangre. Si no se desea este sangrado, se deberán tomar los anticonceptivos hormonales combinados continuamente, aunque esto aumenta el riesgo de sangrado.
Amenorrea lactacional
La lactancia materna causa una realimentación negativa en el pulso de la secreción de la hormona liberadora de gonadotropina (GnRH) y la hormona luteinizante (LH). Dependiendo de la fuerza de esta realimentación negativa, las mujeres que dan el pecho pueden experimentar la completa supresión del desarrollo folicular, desarrollo folicular pero no ovulación o ciclos normales. La supresión de la ovulación es más frecuente cuando se da el pecho más frecuentemente.La producción de prolactina en respuesta al amamantamiento es importante para mantener la amenorrea lactacional.Como media, las mujeres que dan el pecho frecuentemente experimentan el regreso de la menstruación unos catorce meses y medio después del parto. Hay un amplio rango de respuesta individual, algunas experimentan la vuelta de la menstruación a los dos meses y otras permanecen amenorreicas hasta 42 meses.
Efectos en otros sistemas
Algunas mujeres con enfermedades neurológicas han experimentado un incremento en la actividad de sus enfermedades durante su ciclo menstrual. Por ejemplo, el descenso de los niveles de estrógeno puede desencadenar migrañas, especialmente cuando la mujer que las sufre está tomando la píldora anticonceptiva. Muchas mujeres con epilepsia tienen más convulsiones en un patrón relacionado con el ciclo menstrual. A esto se le llama epilepsia catamenial. Al parecer existen diferentes patrones (las convulsiones pueden coincidir con la menstruación o con la ovulación) y la frecuencia de las convulsiones no es siempre la misma. Usando una definición particular, un grupo de científicos descubrió que un tercio de las mujeres con epilepsia parcial intratable tienen epilepsia catamenial. El descenso de progesterona y el aumento estrógeno podría provocar las convulsiones. Estudios recientes han mostrado que altas dosis de estrógenos pueden causar o empeorar las convulsiones, mientras que altas dosis de progesterona pueden servir como medicamento antiepiléptico.Según estudios de publicaciones médicas las mujeres menstruando son 1,68 veces más propensas a cometer suicidio. Se han usado ratones en un sistema experimental para investigar los posibles mecanismos mediante los que los niveles de la hormona esteroide sexual puedan regular las funciones del sistema nervioso. Durante parte del celo, cuando la progesterona está alta, el nivel de neuronas receptoras GABA A subtipo delta era alto. Como estos receptores son inhibidores, las neuronas con más receptores delta tienen menos probabilidades de usarse que las que tienen menos. Durante la parte del celo en la que los estrógenos estaban más altos que la progesterona, el número de receptores delta decrecía, incrementando el nivel de actividad neuronal, aumentando a su vez la ansiedad y la susceptibilidad a las convulsiones.
Los niveles de estrógeno pueden afectar al comportamiento de la tiroides. Por ejemplo, durante la fase lútea (cuando los niveles de estrógeno son bajos), la velocidad de la sangre en la tiroides es menor que durante la fase folicular (durante la que los niveles de estrógeno son mayores).
Entre las mujeres que viven juntas, el inicio de la menstruación tiende a sincronizarse. Este efecto fue descrito por vez primera en 1971 y se halló una posible explicación en 1998, por el efecto de las feromonas. Las subsiguientes investigaciones han llevado a replantear esta hipótesis.
Extraido de Wikipedia
Correcciones
Omar E Guio S.
 EDUCACION SEXUAL PARA LA FAMILIA
POR: Omar Eduardo Guio Saavedra
Lic. Biologia U.D. FJDC
EDUCACION SEXUAL PARA LA FAMILIA
POR: Omar Eduardo Guio Saavedra
Lic. Biologia U.D. FJDC
